生活習慣病とは

人が病気になる要因は、大きく3つあると考えられています。1つ目は細菌やウイルス、有害物質、さらにはストレスといった「外的要因」、2つ目が「遺伝的要因」、そして3つ目が「生活習慣要因」です。この生活習慣要因によって発症する病気が「生活習慣病」と呼ばれるものです。
健康に影響を及ぼす生活習慣としては、食習慣、運動習慣、休養・喫煙・飲酒等の習慣などがあります。これらの生活習慣で、「健康的とは言えない習慣」を続けることにより、生活習慣病は発症すると考えられています。
具体的には過食や偏食、運動不足、喫煙、過剰な飲酒、さらには昼夜逆転の生活や睡眠不足などが健康的ではない習慣と言えるでしょう。またそれによって引き起こされる主な生活習慣病としては、肥満症(特に内臓脂肪型肥満/メタボリックシンドローム)、高血圧、糖尿病、脂質異常症、高尿酸血症などがあります。
主な症状
多くの場合、生活習慣病自体の初期段階では目立った自覚症状はありません。健康診断などで、数値の異常を指摘され、初めて気が付く場合がほとんどでしょう。しかし、生活習慣病をそのまま放置していると、様々な障害が全身に現れます。その中でも注意しなければならないのが、動脈硬化です。
動脈硬化とは、動脈の血管が硬くなって弾力性が失われ、さらに内腔にプラークがついたり血栓が生じたりして血管が詰まりやすくなっている状態のことです。この動脈硬化が、全身の大小の血管で発症、進行すると、命に関わったり、要介護状態になったりして生活の質を大きく低下させてしまう、重篤な脳疾患や心疾患、腎臓疾患、失明などを引き起こします。
実は日本人の死亡原因の3分の2は、元をたどれば生活習慣病に起因するもの、と言われています。しかし生活習慣病は、早期に予防や治療を開始することで、重篤な病気を回避することができ、健康寿命を延ばすことが可能になります。
当クリニックでは、患者様一人一人をトータルに診療することを通じ、生活習慣の改善をサポートしながら、生活習慣病が新たに様々な病気を引き起こすことの予防に取り組んでいきます。健診などで数値の異常を指摘されたら、早めのご受診をお勧めします。
主な疾患
原因となる生活習慣と、それによって引き起こされると考えられる主な疾患
- 食習慣が原因となると考えられるもの
- 肥満 Ⅱ型糖尿病 高血圧症 脂質異常症 痛風(高尿酸血症) 脳卒中(脳梗塞、脳出血、くも膜下出血) 心筋梗塞 大腸がん 歯周病、胆石症など
- 運動習慣が原因となると考えられるもの
- Ⅱ型糖尿病 肥満 高脂血症 高血圧など
- 喫煙習慣が原因となると考えられるもの
- 脳卒中(脳梗塞、脳出血、くも膜下出血) 心筋梗塞 慢性気管支炎 肺気腫 慢性閉塞性肺疾患(COPD) 肺がん 歯周病など
- 飲酒習慣が原因となると考えられるもの
- アルコール性肝疾患(脂肪肝・肝炎・肝硬変等)など
(遺伝要因が原因となるものは除きます)
高血圧症

心臓から送り出された血液による動脈の内壁を押す力が高まっている状態を高血圧と言い、その状態が続いていると、高血圧症と診断されます。
正常な血圧は、個人差はありますが、収縮期血圧(最高血圧)が120mmHg以下、拡張期血圧(最低血圧)が80mmHg以下とされています。
これが、一度の測定だけではなく、外来時に同条件で繰り返し測定した数値が、収縮期血圧が140mmHg以上、拡張期血圧が90mmHg以上の場合、高血圧とされています。
高血圧が問題となるのは、それが動脈硬化を引き起こす、大きな要因のひとつとなっているからです。
高血圧の状態が長く続くと、血管は常に張り詰めた状態となり、血管はそれに対応するため、硬く、そして内側が厚くなっていき、血管の内径は狭くなっていきます。そうするとさらに血圧が上がってしまうという悪循環に陥ります。
また血管が本来の柔軟性を失い、硬くなると、とても傷つきやすくなります。そうした傷には血液内のコレステロールなどプラーク(垢)が付着しやすくなり、さらに血管が狭くなる、というように、動脈硬化が進行していきます。動脈硬化が要因となる疾患としては、脳出血や脳梗塞、狭心症、心筋梗塞、大動脈瘤、腎硬化症、眼底出血などがあります。
高血圧症の原因は、他の病気が原因となって発症するものもありますが、全体の約9割は生活習慣を起因としているとされています。もともと高血圧症になりやすい体質という遺伝的要因に加えて、食習慣や運動習慣、喫煙習慣などが重なり、高血圧症が引き起こされると考えられています。
食習慣では特に塩分の過剰摂取が大きな要因となります。摂り過ぎた塩分を薄めるため、体内に水分が蓄積し、血流量が増加して血圧が上昇してしまうのです。外食や加工食品には塩分が多く含まれていることが多く、現代は塩分を摂り過ぎる傾向にあると言えますので、注意が必要です。
このほか、過食による肥満、野菜や果物といったカリウムなどのミネラルを含む食品の摂取不足、喫煙、過剰な飲酒、ストレスなども血圧を上げるものとなっています。特に喫煙は、ニコチンにより血管が収縮し、一時的に血圧をあげてしまうとともに、一酸化炭素により血液がどろどろになって凝固しやすくなり、動脈硬化を引き起こす原因にもなります。ぜひ禁煙することをお勧めします。またアルコールも摂り過ぎると血圧が上昇しますので、適量に留めましょう。
高血圧と診断された場合の治療としては、まずこうした生活習慣の改善を行っていきます。たとえば1日に接種する塩分量は6gに抑えることが目安とされています。またアルコールは適量が20mg程度(ビールなら中ビン1本、ウイスキーなら60mg、日本酒なら1合)が目安と言われています。
また運動習慣を見直すことも大切です。適度な運動は血行を改善して血圧を下げることに効果があるとともに、肥満の解消にもつながります。ただし、高血圧の状況や他の合併症の有無によっては注意が必要ですので、医師にご相談ください。この他、ストレスは交感神経を刺激して血圧を上げてしまいますので、睡眠や休養をしっかりとるなど、考慮していきましょう。
生活習慣の見直しを図ってもなかなか改善しない場合、長期にわたり高血圧が続いている場合、また合併症などにより、いち早く血圧を下げなければならない場合は、降圧剤等の薬による治療を行い、血圧をコントロールしていく必要があります。使われる薬剤としては次のようなものがあります。
| カルシウム拮抗薬 | 血管を広げて血圧を下げる |
|---|---|
| ACE阻害薬 | 血圧を上げる物質の作用を抑える |
| 利尿薬 | 尿からの塩分排出を促す |
| β遮断薬 | 血管を広げ心臓から送り出される血液の量を抑える |
薬物治療に際しては、患者様ひとりひとりの身体の状況や症状を丁寧に診断したのちに、それぞれに合わせて行っていきます。
糖尿病

糖尿病は血液中のブドウ糖の濃度(血糖値)が通常より高い「高血糖」の状態が慢性的に続き、それが原因で健康に様々な障害が現れる病気です。本来ブドウ糖は食事で接種した栄養が変換されたもので、血液を通じて全身にエネルギーとして運ばれる重要なものですが、血液中に過剰に存在すると、様々な病気の引き金となってしまいます。
因みに血糖値の基準は、健康な状態では、空腹時に70~100mg/dl、また食事後の血糖値が上がった状態での上限は、140mg/dlくらいとされています。これらの数値よりも血糖値が高い状態を高血糖と判断し、高血糖の状態が慢性的に続くと、糖尿病と診断されます。
糖尿病の原因に深く関わっているのは、膵臓から分泌される「インスリン」です。このインスリンは、血液中のブドウ糖をエネルギーに変換したり、脂肪として蓄えたりする際に重要な役割を果たすホルモンで、インスリンが減少したり、機能が低下してしまうと、ブドウ糖が上手く取り込まれず、血液中にあふれ、高血糖の状態となってしまいます。
このインスリンの異常が起きる原因によって、糖尿病は以下のⅠ型とⅡ型に分類されます。
- Ⅰ型糖尿病(インスリン依存型)
- 遺伝的要因やウイルス感染等による自己免疫疾患などが原因で、膵臓の細胞が破壊され、膵臓からインスリンがほとんど分泌しなくなり発症する糖尿病。若年層で発症することが多く、治療にはインスリン自己注射が必要になります。
- Ⅱ型糖尿病(インスリン非依存型)
- 遺伝的要因もありますが、基本的に運動不足や過食、ストレス、睡眠不足、喫煙などの生活習慣を原因として発症する糖尿病。これらにおける好ましくない習慣によって、インスリンが分泌していても働きにくくなる「インスリン抵抗性」が付いてしまうことによるもので、こちらも重篤になるとインスリン自己注射治療が必要になります。
上記のうち、生活習慣病とされているのはⅡ型糖尿病で、糖尿病全体の約9割がⅡ型糖尿病とみられており、日本ではおよそ6人に1人がⅡ型糖尿病、あるいはその疑いがあると言われています。
糖尿病の症状は、初期においては自覚されるものはほとんどありません。そのためそのまま放置されがちですが、慢性的に高血糖の状態が続くと、全身の太い血管から細い血管までが動脈硬化などのダメージを受けてしまいます。すると全身に様々な合併症が現れます。糖尿病で恐ろしいのは、この合併症です。
糖尿病の合併症には、大きな血管の障害による大血管症と、細い血管の障害による細小血管症があります。大血管症は、主に動脈硬化などが原因となるもので、狭心症や心筋梗塞、脳梗塞、抹消動脈疾患などがあり、細小血管症には、糖尿病において「三大合併症」といわれる以下のような疾患があります。
- 糖尿病網膜症
- 網膜を走行する血管に障害が生じ、最悪の場合失明する危険性があります。
- 糖尿病腎症
- 腎臓機能に障害が生じ、余分な水分や老廃物を体外に排出できず、透析が必要になる場合もあります。
- 糖尿病神経障害
- 高血糖による神経細胞の変化や、動脈硬化による神経細胞への血流が滞ることで神経に障害が起こり、最悪の場合、下肢切断や全身性の感染症など命に関わる場合もあります。
糖尿病の治療に関しては、その進行度合いや合併症の有無によって検討されますが、いずれにせよ基本となるのが、「血糖値を高めてしまう生活習慣を見直し、血糖値が高くなりにくい体を目指す」ということです。
Ⅱ型糖尿病は、運動不足や過食、飲酒、喫煙などの生活習慣が影響し、インスリン抵抗性がある状態になっています。これはインスリンに対する感受性が低下し、インスリンが十分に働いていない状態です。
まず食習慣の見直しが重要で、飲み過ぎや食べ過ぎに注意し、バランスの良い食事を規則正しくとることが重要です。とくに深夜の食事は血糖値を上げやすいと言われていますので、なるべく避けるようにしましょう。
また血糖値が高くなりにくい体を作るということでは、運動療法が有効です。肥満、特に内臓脂肪型の肥満ではインスリンが十分働かずに血糖値が高くなりやすく、筋肉質の人ではインスリンが働きやすく、血糖値が上がりにくいと言われています。食習慣の改善で、肥満の解消を目指すとともに、ウォーキングや体操、筋肉トレーニングなどの運動を心がけ、筋肉をつけていくことが望まれます。
Ⅱ型糖尿病での薬物療法では、内服薬としてSU剤やグリニド系薬、ビグアナイド薬、α-GI、SGLT阻害薬などがあります。これらはインスリンの分泌を促したり、その働きを高めたり、あるいは食後の糖の吸収を遅らせたり、血液中の糖を尿に排泄させたりする効果が期待できるものです。
また注射薬として血糖を下げるGLP-1受容体作動薬などもあります。これらの薬剤を、患者様の状態に合わせて組み合わせ、使用していきます。
Ⅰ型糖尿病の患者様、およびⅡ型糖尿病の患者様で、他の薬物療法で効果が十分にあげられなかった場合に、人工的にインスリンを投与する治療を行うことになります。自己注射によって行い、食事の管理も厳密に行っていくことが必要になります。
脂質異常症

これらは通常、目的のために消費されるのですが、食事による脂質の摂取量が過剰であったり、運動不足により脂質の消費量が少なかったりすると、消費しきれず体に蓄積され、血液中に漏れ出してきます。それが血管の壁にくっつくことで、動脈硬化の要因となってしまうため、高血圧や糖尿病と並び、生活習慣病の一つとして注意すべきものとなっています。
脂質異常症には「高LDLコレステロール血症」「高トリグリセライド血症低」「低HDLコレステロール血症」の3つの種類があり、それぞれ診断基準は、血液中の脂質の濃度について以下のようになっています。
- LDLコレステロール値≧140mg/dL → 高LDLコレステロール血症
- 中性脂肪≧150mg/dL → 高トリグリセライド血症
- HDLコレステロール値<40mg/dL → 低HDLコレステロール血症
一般にLDLコレステロールは悪玉コレステロールとよばれていて、体の隅々までコレステロールを運ぶ働きをしています。またHDLコレステロールは善玉コレステロールとよばれ、体に余ったコレステロールを回収する働きを担っています。中性脂肪(トリグリセライド)は体の重要なエネルギー源ですが、取りすぎると肝臓や血中に蓄えられ、さらに脂肪となって肥満の原因となります。
これらのバランスが、上記の数値を超えて崩れると、血中にコレステロールや中性脂肪が増え、血液がどろどろの状態となり、動脈硬化となって、血管内が狭くなる、詰まるといった事態が引き起こされ、、狭心症、心筋梗塞、脳梗塞、脳出血などの重篤な病気に繋がります。
最近ではLDL(悪玉)コレステロールが小型化したsd-LDL(超悪玉)コレステロールの存在が知られるようになっています。小型化することで血管壁に入り込みやすくなり、血管壁に入ると酸化されて、動脈硬化をさらに進行させ、心筋梗塞や脳卒中のリスクが高くなると考えられています。健康診断でもこの数値が表記されるようになっています。数値の異常を指摘されたら、一度お早めにご相談ください。
脂質異常症の改善は、主に食習慣を中心とした生活習慣の改善が第一歩となります。以下のようなことを心がけていくとよいでしょう。
- 肉や卵、ラード、バターなどの、過剰に摂取するとコレステロール値を高める動物性脂肪、乳脂肪などは、摂り過ぎに注意する。
- 食物繊維を多く含む野菜やキノコ、海藻類、こんにゃく等は、中性脂肪(トリグリセライド)を減らしHDL(善玉)コレステロール濃度を上昇させる効果もあると言われており、積極的に摂るようにする。
- 豆腐や納豆などの大豆製品は、脂質の値を下げ、動脈硬化抑制する働きがあると言われており、肉を減らした分のタンパク質を補うものとして活用する。
- EPAやDHAといった、青魚などに含まれる不飽和脂肪酸には、赤血球を柔らかくし、血液がさらさら状態になることで動脈硬化の防止効果があるため、積極的に摂るようにする。
- 糖質の摂取量を減らすことも心がけ、主食は腹八分目に抑え、菓子類や甘味の強い果実類も注意する。甘いコーヒーやジュース類はなるべく避けるようにする。
食習慣の改善の他に重要なこととして、もし喫煙習慣があるならば、「禁煙」があげられます。タバコは善玉コレステロールを減らし、悪玉コレステロールの酸化を促進して動脈硬化の原因になるとされています。
またストレスホルモンにはコレステロールを増やす作用がありますので、なるべくストレスを溜めないことが大切です。睡眠を十分にとったり、積極的に趣味に取り組んだり、適度な運動をしたりすることを心がけましょう。適度な運動には善玉コレステロールを増やす効果があり、脂質異常の予防や改善につながります。
生活習慣の改善だけでは、なかなか数値が下がらず、動脈硬化による狭心症や心筋梗塞など合併症の恐れがある、あるいは発症してしまっている場合は、薬による治療を考えていきます。
薬剤としては、主にコレステロールを合成する酵素を阻害するスタチン系薬をはじめ、LDLコレステロールや中性脂肪を低下させる薬などがあります。他にEPA・DHA製剤や漢方薬等を用いる場合もあります。
当クリニックでは、患者様それぞれに合わせ、生活習慣の改善から薬物療法までを、なるべく丁寧で具体的なサポートを行い、診療を進めていきます。
慢性腎臓病

慢性腎臓病(CKD)とは、何らかの腎障害が3カ月以上続いている場合とされています。初期にあっては自覚症状があることはほとんどなく、検査によって腎障害があると認められることによって、診断されます。無症状の内に腎機能が低下していき、透析や腎移植が必要な状態まで進行してしまう場合も少なくないので、注意が必要です。
現在、日本人では約1,330万人、およそ8人に1人が慢性腎臓病の診断を受けているとされています。高齢社会にあって、非常に大きな課題である病気であり、注意していくことが必要でしょう。
腎障害の診断は、以下のような項目で判断され、それが3カ月以上続いている場合に、慢性腎臓病とされます。
- 下記のいずれかで腎障害の存在が明らか
①たんぱく尿の存在により腎障害の存在が明らか
②たんぱく尿以外の異常(病理、画像診断、検査(検尿/血液)等で腎障害の存在が明らか) - 推算糸球体濾過量(estimated glomerular filtration rate: eGFR)が60 mL/min/1.73 m2 未満
腎臓に障害があると血液中のたんぱく質が尿に漏れ出します。 尿中のたんぱく量を測定することで、腎臓の状態がわかります。また、推算糸球体濾過量とは腎臓の働き具合を示す数字で、年齢、性別、血清クレアチニン値を用いて推算されるものです。クレアチニンは筋肉のエネルギーとなる物質が代謝されたあとにできる老廃物で、通常、腎臓でろ過されて尿として排出されます。ですので血中のクレアチニンの濃度が 上昇していることは腎臓の機能が低下していることが疑われます。
慢性腎臓病は進行していくと腎機能が低下し、体にとって不要な毒素や水分を体外に出すことができなくなり、また、骨や筋肉、血液など体にとって必要なものを作り出す働きも低下していきます。それにより、夜間尿、むくみ、貧血、倦怠感、息切れなどの症状が現れてきます。
これらの症状が自覚されるときは、すでに慢性腎臓病(CKD)がかなり進行している場合が多いといわれており、そのままにしておくと、以下のような様々な症状や合併症が引き起こされてしまいます。
- 心臓・脳の異常:心筋梗塞、心不全、不整脈、脳卒中など
- 貧血:腎性貧血など
- 筋肉・骨の異常:筋力低下、骨粗しょう症など
- その他:脂質異常症・電解質異常・高尿酸血症など
機能低下がさらに進んでしまうと透析や腎移植による治療を行わなければ、、意識を失い、死に至る場合もあります。
慢性腎臓病の原因としては、IgA腎症、多発性嚢胞腎、ネフローゼ症候群など、免疫や遺伝の病気による場合もありますが、生活習慣病に起因する場合が少なくありません。
起因となる生活習慣病としては、糖尿病、高血圧、肥満などが挙げられます。また喫煙習慣も、慢性腎臓病の大きな誘因となると考えられています。中でも糖尿病によって引き起こされる「糖尿病腎症」は、日本で透析になる原因で一番多いものとなっています。さらに加齢も腎機能低下の一員であり、様々な要素が組み合わさることで、慢性腎臓病が引き起こされてしまうのです。
慢性腎臓病の進行を抑えるためには、生活習慣病がある場合は、その改善に取り組んでいくことが重要になります。食習慣や喫煙習慣、運動習慣などを見なおしが必要になります。慢性腎臓病では、症状が進行してる場合、たとえば、患者様の状態によってですが、塩分制限、タンパク制限、野菜・果物制限などの食事制限が必要になる場合もあります。
また近年、運動が腎臓に良いということが認識されてきて、「腎臓リハビリテーション」という運動療法も誕生ししています。これは有酸素運動、筋力トレーニングなどを中心に行なっていくものです。
慢性腎臓病の薬物治療としては、高血圧や高血糖(糖尿病)を改善する薬を用いて、腎臓を「保護」していくことになります。また腎臓機能が低下していきますと、心臓などに様々な合併症が現れてきますので、それぞれに合わせた薬物療法を行っていくことになります。
当クリニックでは、患者様の状態を手稲に2診察していき、様々な療法を組み合わせて治療を行っていきます。たとえば食事制限も一律に行うのではなく、栄養不足などになって他の病気を引き起こしてしまわないよう、その患者様の重症度等に合わせ、内容を考え、行っていきます。慢性腎臓病は早期に対策をおこない、機能低下を少しでも抑えていくことが大切です。健康診断で、尿のたんぱくや、eGFRの値などが気になった場合、一度お早めにご相談ください。
痛風
痛風とは「高尿酸血症」という生活習慣病から引き起こされるもので、激しい痛みに襲われる関節炎です。風に当たっただけでも痛い、ということから、このような名称が付いたとも言われています。
主に足の親指の付け根の関節に発症することが多く、激しい痛みの発作は数日間続きますが、多くの場合、次第に収まりますが、再発することもしばしばです。30~50代の男性に多く、女性には少ない傾向にあります。これには女性ホルモンが関係していると考えられており、女性ホルモンが減少する閉経後には、女性でもやや増加傾向となります。
主な症状
血中の尿酸値が7.0mg/dlよりも高い状態になると高尿酸血症と診断されます。高尿酸血症自体には自覚症状がありませんが、この状態が続くと尿酸が結晶化、身体の関節に蓄積されます。すると蓄積された結晶を異物とみなして免疫反応が起こり、強い痛みを伴った炎症が発生します。
主に関節の炎症が起こるのは足指を中心に、膝やくるぶしなどとなっています。強い痛みの他、腫れや熱などの症状が現れ、そのまま治療しないでおくと、痛風の発作が再発し、発作を繰り返すことで、関節が変形して可動域が狭くなるなどの障害を引き起こします。
また、尿酸の結晶が腎臓に溜まると腎臓結石となり、その結石が尿管や膀胱に移動すると、その部分に激痛をもたらす尿路結石となります。腎臓結石が慢性化すると、腎機能の低下につながってしまう場合があり、さらには腎臓病を引き起こすなど、様々な合併症につながる危険性がありますので注意が必要です。
主な原因
痛風の原因となる「高尿酸血症」における尿酸とは、細胞の代謝や体を動かすエネルギーとして重要な「プリン体」を分解したときにできる老廃物のことです。通常は腎臓から排泄されますが、何らかの原因で腎臓からの排泄が低下したり、プリン体を過剰摂取することで尿酸の生産が増加したり、あるいはその両方によって、血中の尿酸値が上昇し、高尿酸血症となって、痛風を引き起こしてしまいます。
検査・治療
高尿酸血症おいては、血液検査で尿酸値をしらべ、7.0mg/dlを超えたばあい、高尿酸血症を疑います。痛風の発作を起こしている場合は、尿酸の結晶形成の確認をするために、関節穿刺や関節超音波検査、CT検査などを行う場合があります。
この他、痛風に似た関節炎の症状を呈する、他の病気と見分けるための血液検査や画像検査を行う場合もあります。似た症状のものとしては、感染性関節炎や偽痛風(尿酸ではなく、ピロリン酸カルシウムという物質がつくる結晶で炎症を起こすもの)、関節リウマチ、骨折などがあります。
痛風の発症や再発を予防するためには、高尿酸血症のもととなる、プリン体の摂取を抑える食習慣の改善が重要になります。注意するべき食品としては、プリン体が多く含まれるビールや鶏卵、魚卵、肉(特にレバー)、魚などが挙げられます。ビールに限らず、アルコール自体に尿酸を高める作用がありますので、たとえプリン体オフと謳われていても、摂取し過ぎないようにしましょう。
また、尿酸の排泄を促すため、十分な水分の摂取が大切です。さらに海藻や野菜類を積極的に摂ると、尿がアルカリ性に傾き、結石を作りにくくなります。運動療法として、軽い有酸素運動も有効ですが、過度な運動、特に無酸素運動をすると、尿酸が産出されやすくなりますので、医師の指示に従うようにしてください。
食事療法や運動療法に加え、痛風や腎臓結石などの再発が度々みられる場合には、薬物療法として、尿酸の産出の抑制や、体外への排泄の促進を行う尿酸降下薬等を用いた治療を行い乗す。痛風の発作により痛みや炎症がある場合には、非ステロイド性抗炎症薬を併用します。
骨粗しょう症に関して、詳しくはこちらのページもご覧ください。

- 院長
- 平野大介
・医学博士
・藤田医科大学客員講師
・日本内科学会 認定内科医・総合内科専門医
・日本リウマチ学会 リウマチ専門医
・臨床研修指導医
・愛知県難病指定医 - 診療内容
- 内科・リウマチ科
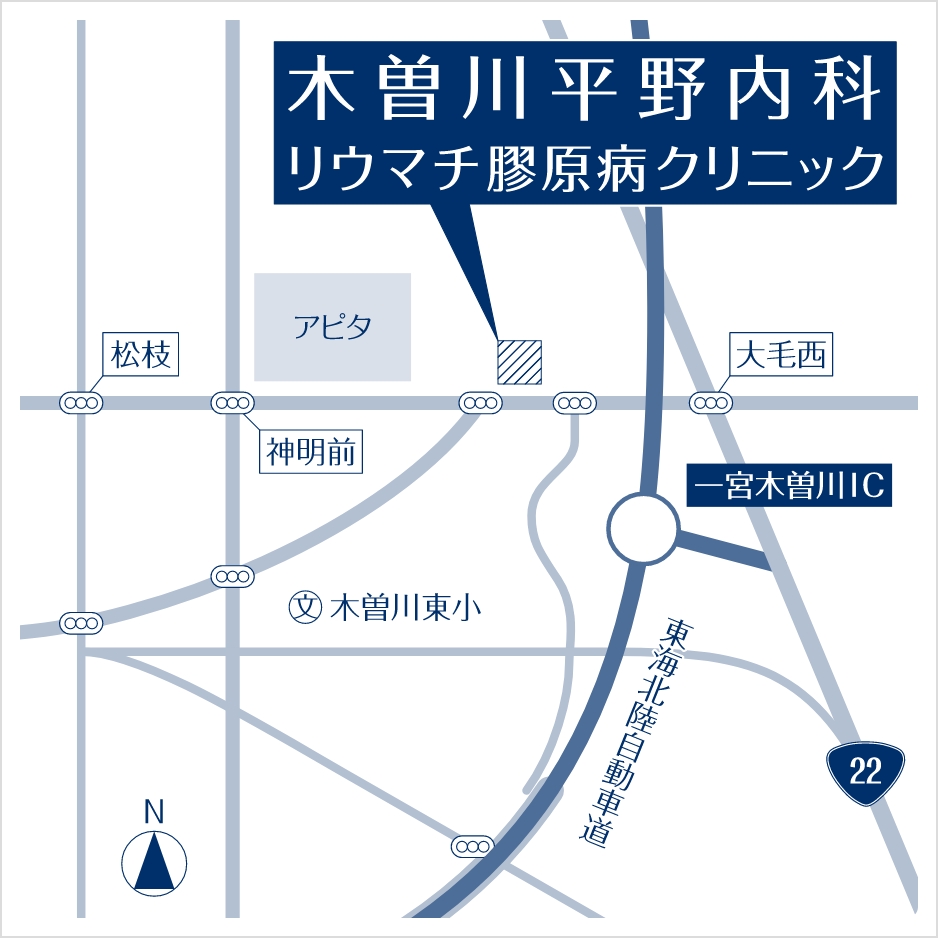
- 住所
- 〒493-0001
愛知県一宮市木曽川町黒田九ノ通り95 - TEL
- 0586-52-5256
- 最寄駅
- ・名鉄「新木曽川駅」徒歩20分
・東海北陸自動車道「一宮木曽川IC」すぐ - 駐車場
- 20台
| 診療時間 | 月 | 火 | 水 | 木 | 金 | 土 | 日祝 |
|---|---|---|---|---|---|---|---|
| 9:00~12:00 | ○ | ○ | ○ | ○ | ○ | ○ | - |
| 16:30〜19:00 | ○ | ○ | - | ○ | ○ | - | - |